Đối với những bệnh nhân gặp tổn thương thị lực nghiêm trọng mà phương pháp ghép giác mạc truyền thống không còn hiệu quả, giác mạc nhân tạo là lựa chọn chuyên sâu cho những trường hợp ghép giác mạc thông thường không còn phù hợp hoặc đã thất bại. Tuy nhiên, đây là một kỹ thuật vi phẫu phức tạp, đòi hỏi trang thiết bị hiện đại và tay nghề bác sĩ cao. Hãy cùng Bệnh viện Mắt Sài Gòn Biên Hòa tìm hiểu chi tiết về công nghệ này qua bài viết dưới đây.
Xem nhanh
- 1. Giác mạc nhân tạo là gì?
- 2. Khi nào cần thực hiện ghép giác mạc nhân tạo?
- 3. Ghép giác mạc nhân tạo khác gì ghép giác mạc thông thường?
- 4. Chi phí thay giác mạc nhân tạo bao nhiêu tiền?
- 5. Quy trình phẫu thuật và thời gian phục hồi
- 6. Những rủi ro tiềm ẩn khi ghép giác mạc nhân tạo
- 7. Chăm sóc mắt sau khi thay giác mạc nhân tạo
- 8. FAQ – Câu hỏi thường gặp
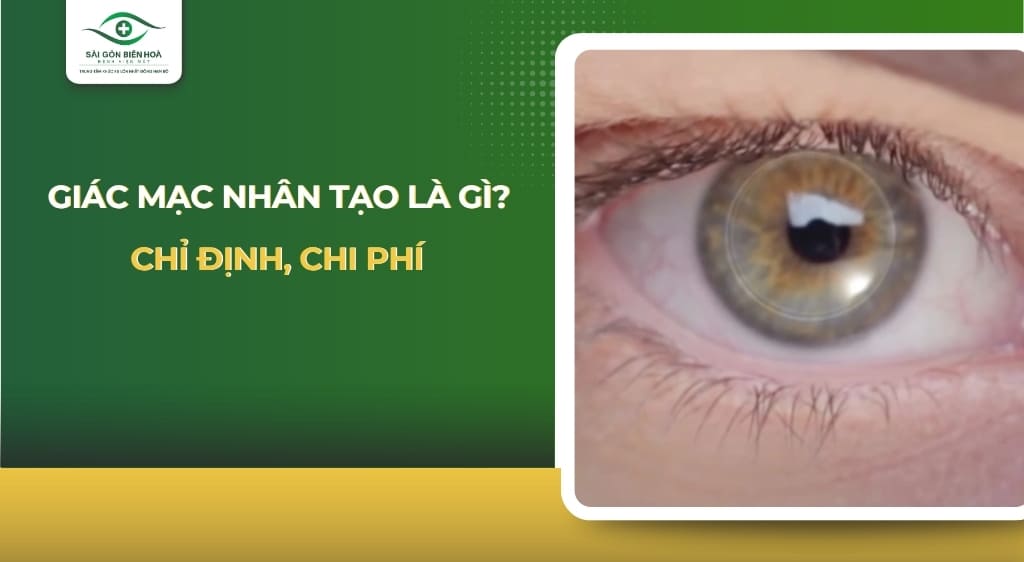
1. Giác mạc nhân tạo là gì?
Giác mạc nhân tạo (Keratoprosthesis) là một thiết bị y sinh được chế tạo từ các vật liệu tương thích sinh học cao, có chức năng thay thế giác mạc tự nhiên đã bị tổn thương nặng.
Về chức năng, giác mạc nhân tạo giúp:
- Khôi phục khả năng hội tụ ánh sáng, cho phép ánh sáng đi vào võng mạc để cải thiện thị lực
- Thay thế lớp giác mạc bị đục hoặc tổn thương, giúp tái lập môi trường quang học trong suốt của mắt
- Duy trì cấu trúc bề mặt nhãn cầu, hỗ trợ ổn định giải phẫu và chức năng của mắt
Về cấu tạo, giác mạc nhân tạo thường gồm:
- Phần quang học trung tâm: Hoạt động như một thấu kính trong suốt
- Phần rìa cố định: Giúp gắn thiết bị vào mô mắt và giữ ổn định lâu dài
Nhờ công nghệ vật liệu sinh học hiện đại, thiết bị không gây thải ghép miễn dịch theo kiểu mảnh ghép giác mạc thông thường, nhưng vẫn có nguy cơ biến chứng nặng và cần theo dõi suốt đời. Hiện nay, hai loại giác mạc nhân tạo phổ biến nhất gồm:
- Boston Keratoprosthesis (KPro): Được sử dụng rộng rãi, đặc biệt hiệu quả trong các trường hợp ghép giác mạc thất bại nhiều lần
- Osteo-Odonto-Keratoprosthesis (OOKP): Kỹ thuật đặc biệt sử dụng chính răng và xương của bệnh nhân để làm giá đỡ cho thấu kính nhân tạo, áp dụng trong các ca tổn thương mắt rất nặng
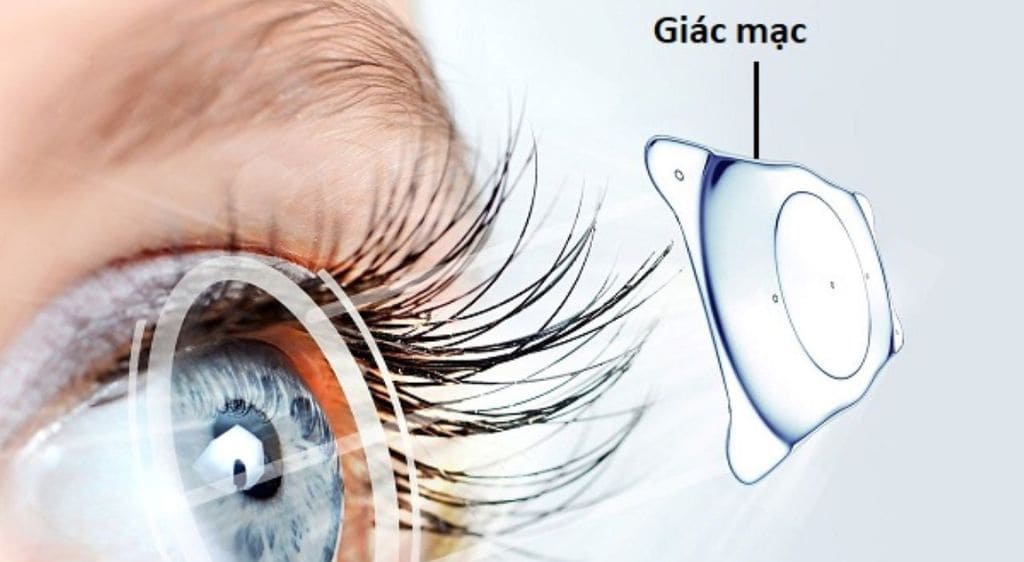
2. Khi nào cần thực hiện ghép giác mạc nhân tạo?
Ghép giác mạc nhân tạo không phải là lựa chọn đầu tiên trong điều trị bệnh lý giác mạc. Phương pháp này thường được chỉ định trong các trường hợp nặng, khi ghép giác mạc từ người hiến không thể thực hiện hoặc đã thất bại nhiều lần.
Cụ thể, bác sĩ sẽ cân nhắc ghép giác mạc nhân tạo trong các trường hợp sau:
- Thất bại nhiều lần với ghép giác mạc tự nhiên: Mảnh ghép bị đào thải hoặc không đạt hiệu quả thị lực sau phẫu thuật
- Bỏng hóa chất nặng (axit, kiềm): Gây tổn thương toàn bộ bề mặt nhãn cầu, làm mất khả năng nuôi dưỡng giác mạc
- Bệnh lý bề mặt nhãn cầu nghiêm trọng: Như hội chứng Stevens-Johnson hoặc Pemphigoid niêm mạc, gây khô mắt nặng và sẹo hóa lan rộng
- Thiếu tế bào gốc vùng rìa: Khiến giác mạc không thể tái tạo và dễ thất bại nếu ghép thông thường
- Giác mạc có tân mạch hóa nhiều: Làm tăng nguy cơ đào thải mảnh ghép
- Không có nguồn giác mạc hiến tặng phù hợp: Trong khi các phương pháp điều trị khác không còn hiệu quả
Ngoài ra, trong điều trị bệnh lý giác mạc, ghép giác mạc từ người hiến vẫn là phương pháp ưu tiên với hai kỹ thuật chính:
- Ghép giác mạc toàn phần (ghép xuyên): Áp dụng khi tổn thương lan rộng toàn bộ bề dày giác mạc. Bác sĩ sẽ thay thế hoàn toàn giác mạc bị bệnh bằng mô hiến tặng. Tuy nhiên, phương pháp này có thời gian phục hồi dài và nguy cơ thải ghép cao hơn.
- Ghép giác mạc từng lớp: Chỉ thay thế phần giác mạc bị tổn thương (như lớp nhu mô hoặc nội mô), giúp bảo tồn cấu trúc lành, rút ngắn thời gian hồi phục và giảm nguy cơ đào thải.
Lưu ý: Các bệnh lý như giác mạc hình chóp, loạn dưỡng giác mạc hoặc viêm loét giác mạc thường vẫn được ưu tiên điều trị bằng phương pháp khác hoặc ghép giác mạc tự nhiên trước khi cân nhắc giác mạc nhân tạo.
3. Ghép giác mạc nhân tạo khác gì ghép giác mạc thông thường?
Việc phân biệt hai phương pháp này giúp bệnh nhân có kỳ vọng đúng đắn về lộ trình điều trị:
| Đặc điểm | Ghép giác mạc thông thường | Ghép giác mạc nhân tạo |
| Nguồn gốc | Mô giác mạc từ người hiến | Thiết bị nhân tạo (nhựa sinh học, titanium…) |
| Tính phổ biến | Phổ biến, là lựa chọn đầu tay | Ít phổ biến, chỉ dùng khi các phương pháp khác thất bại |
| Chỉ định | Sẹo giác mạc, loạn dưỡng, giác mạc hình chóp… | Thất bại ghép nhiều lần, bỏng hóa chất, bệnh bề mặt mắt nặng |
| Nguy cơ đào thải | Có thể xảy ra thải ghép miễn dịch | Không có thải ghép miễn dịch, nhưng có nguy cơ biến chứng cơ học |
| Hiệu quả thị lực | Tốt nếu mảnh ghép sống ổn định | Có thể cải thiện thị lực nhưng phụ thuộc nhiều yếu tố |
| Độ phức tạp | Kỹ thuật phổ biến | Phẫu thuật phức tạp, yêu cầu chuyên sâu |
| Biến chứng | Thải ghép, loạn thị, nhiễm trùng | Nhiễm trùng, lộ thiết bị, tăng nhãn áp |
| Khả năng áp dụng | Áp dụng rộng rãi | Chỉ dành cho trường hợp đặc biệt |
4. Chi phí thay giác mạc nhân tạo bao nhiêu tiền?
Chi phí ghép giác mạc nhân tạo thường cao hơn nhiều so với ghép giác mạc thông thường. Mức giá có thể dao động khoảng 300.000.000 – 550.000.000 VNĐ, tùy thuộc vào nhiều yếu tố khác nhau.
Mức chi phí này chịu ảnh hưởng bởi:
- Loại giác mạc nhân tạo sử dụng: Các thiết bị Keratoprosthesis (như Boston KPro) thường được nhập khẩu từ Mỹ hoặc châu Âu với giá thành cao
- Tình trạng mắt của bệnh nhân: Ca bệnh càng phức tạp, tổn thương càng nặng thì chi phí phẫu thuật và chăm sóc sau mổ càng tăng
- Kỹ thuật và trang thiết bị: Đây là phẫu thuật vi phẫu chuyên sâu, yêu cầu bác sĩ giàu kinh nghiệm và hệ thống máy móc hiện đại
- Chi phí hậu phẫu: Bao gồm thuốc, tái khám, theo dõi dài hạn và xử lý biến chứng (nếu có)
Lưu ý: Phẫu thuật ghép giác mạc nhân tạo hiện chưa phổ biến và thường không nằm trong danh mục chi trả của bảo hiểm y tế. Người bệnh nên trao đổi trực tiếp với cơ sở chuyên khoa để được tư vấn chi phí cụ thể.
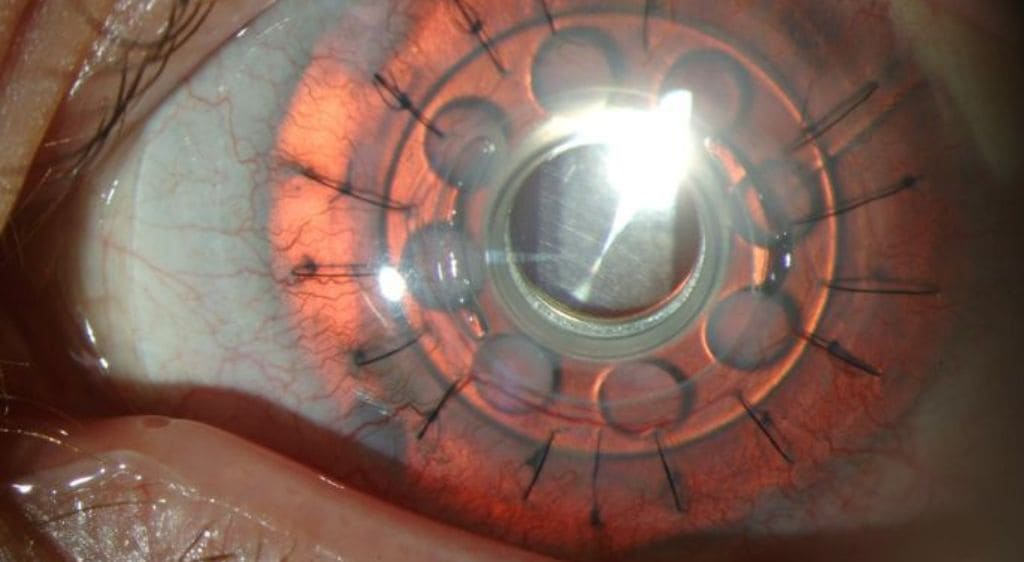
5. Quy trình phẫu thuật và thời gian phục hồi
Phẫu thuật ghép giác mạc nhân tạo thường kéo dài khoảng 60–120 phút, tùy vào mức độ tổn thương của mắt.
Các bước cơ bản gồm:
- Gây tê tại chỗ hoặc gây mê
- Loại bỏ mô giác mạc bị tổn thương
- Đặt thiết bị giác mạc nhân tạo vào trục thị giác
- Cố định bằng chỉ vi phẫu
Trong một số trường hợp, bác sĩ có thể kết hợp thêm các kỹ thuật khác để tối ưu hiệu quả.
Thời gian phục hồi: Thị lực có thể cải thiện trong những ngày đầu sau mổ. Tuy nhiên, kết quả lâu dài phụ thuộc rất lớn vào việc chăm sóc hậu phẫu và theo dõi định kỳ.
6. Những rủi ro tiềm ẩn khi ghép giác mạc nhân tạo
Dù mang lại cơ hội sáng mắt, đại phẫu này vẫn đi kèm các rủi ro phức tạp cần theo dõi chặt chẽ:
- Tăng nhãn áp (Cườm nước): Rất phổ biến, thường phải đặt thêm van dẫn lưu cùng lúc để bảo vệ dây thần kinh thị giác.
- Nhiễm trùng nội nhãn: Nguy cơ rình rập suốt đời.
- Lộ, lỏng thiết bị hoặc hoại tử mô: Xảy ra tại vùng mô mắt quanh thiết bị nhân tạo.
- Bong võng mạc.
7. Chăm sóc mắt sau khi thay giác mạc nhân tạo
Sau mổ, người bệnh thường cần theo dõi suốt đời; nhiều trường hợp phải dùng kháng sinh nhỏ mắt dự phòng kéo dài và đeo kính áp tròng băng lâu dài theo chỉ định bác sĩ:
- Dùng thuốc theo chỉ định: Thường bao gồm kháng sinh, chống viêm và nước mắt nhân tạo trong thời gian dài
- Dùng thuốc và đeo kính áp tròng băng: Bệnh nhân bắt buộc phải đeo kính áp tròng và nhỏ kháng sinh dự phòng suốt đời. Đây là điều kiện sống còn để giữ ẩm bề mặt mắt, chống hoại tử mô và ngăn ngừa nhiễm trùng mù lòa.
- Tái khám định kỳ: Theo dõi vị trí thiết bị và kiểm soát nhãn áp
- Giữ vệ sinh mắt: Tránh dụi mắt, hạn chế tiếp xúc nước bẩn hoặc môi trường ô nhiễm
8. FAQ – Câu hỏi thường gặp
8.1. Giác mạc nhân tạo dùng được bao lâu?
Nếu không có biến chứng nhiễm trùng hoặc lỏng thiết bị, giác mạc nhân tạo có thể duy trì lâu dài, thậm chí nhiều năm nếu không có biến chứng trong mắt bệnh nhân nếu được chăm sóc tốt.
8.2. Nhìn qua giác mạc nhân tạo có khác gì mắt thật không?
Thị lực qua vật liệu nhân tạo thường rất sắc nét ở trung tâm, tuy nhiên tầm nhìn ngoại vi (nhìn sang hai bên) có thể bị hạn chế hơn so với mắt tự nhiên.
8.3. Ai có thể ghép giác mạc nhân tạo?
Chỉ những bệnh nhân bị hỏng giác mạc nhưng vẫn còn chức năng võng mạc và dây thần kinh thị giác tốt và được bác sĩ đánh giá đủ điều kiện mới có thể thực hiện được phương pháp này.
8.4. Ghép giác mạc nhân tạo có nguy hiểm không?
Đây là đại phẫu có rủi ro, nhưng với sự phát triển của y học hiện đại, có thể đạt hiệu quả tốt ở các trường hợp không còn lựa chọn nào khác.
8.5. Thị lực sau ghép giác mạc nhân tạo có cải thiện không?
Nhiều bệnh nhân có thể cải thiện thị lực đáng kể, giúp họ có thể tự sinh hoạt và đi lại độc lập.
Giác mạc nhân tạo là giải pháp y khoa tối ưu dành cho những trường hợp bệnh lý giác mạc phức tạp nhất mà các phương pháp khác không còn tác dụng. Nếu bạn hoặc người thân đang gặp phải các vấn đề liên quan đến thị lực, hãy liên hệ ngay với Bệnh viện Mắt Sài Gòn Biên Hòa để được tư vấn và đặt lịch thăm khám nhanh chóng. Tại đây, bạn sẽ được các bác sĩ giàu kinh nghiệm khám và điều trị, giúp việc chăm sóc cho đôi mắt dễ dàng và hiệu quả.
BỆNH VIỆN MẮT SÀI GÒN BIÊN HÒA
Hotline: 0846 403 403
Tổng đài: 1900 3349
Địa chỉ: 1403 Nguyễn Ái Quốc, Khu Phố 11, Phường Tam Hiệp, Tỉnh Đồng Nai
Email: info@matsaigonbienhoa.vn

